Болезни почек у мужчин и женщин
Опубликовано: 23.10.2017
Болезни почек у мужчин и женщин включают в себя различные патологии, которые препятствуют нормальному функционированию этих органов мочевыделительной системы. Каждое из заболеваний имеет свою специфику, отличается клинической картиной и методами лечения. По данным статистики, от различных патологий почек страдает около 4% населения России, хотя специалисты придерживаются мнения, что эта цифра значительно занижена. Дело в том, что многие болезни почек протекают бессимптомно и люди даже не знают об имеющихся проблемах со здоровьем. Поэтому так важно ориентироваться в основных почечных заболеваниях, знать их симптомы и основные методы лечения.
Часто человек узнает о том, что у него запущенная стадия болезни почек совершенно случайно, приходя обследоваться по поводу совсем другой проблемы. Между собой медики даже называют почки немыми органами, так как первые признаки болезни в ряде случаев появляются тогда, когда они уже перестают работать. Конечно, заподозрить болезнь врач может по анализу крови, но для этого нужно, чтобы этот анализ попал в руки к нефрологу, что случается крайне редко. Очень часто впервые пациенты узнают о существовании такого врача, когда поступают в стационар с инфарктом миокарда.
Дело в том, что, когда почки перестают нормально функционировать, в крови резко увеличивается уровень кальция, который имеет свойство откладываться на сосудах, делая их просвет уже. Поэтому не удивительно, что больные с почечной недостаточностью часто погибают в возрасте 30-40 лет. При этом причиной летального исхода становятся сердечно-сосудистые болезни.
Причины возникновения болезни Альцгеймера: наследственность и курение
Болезнь Альцгеймера связана с нарушением функции головного мозга, которое сопровождается гибелью нервных клеток. Однако достоверные причины ее развития пока не установлены. В любом случае ученым удалось выявить факторы, которые могут спровоцировать данный процесс. Их обязательно следует учитывать тем людям, которые пребывают в группе риска.
Причины заболевания
Точные причины возникновения болезни Альцгеймера по сей день не известны. Однако благодаря исследованиям ученых и проведенным экспериментам удалось немного приоткрыть эту тайну.
Развитие деменции в пожилом возрасте связано с уменьшением числа нейротрансмиттеров. К ним относятся глутамат, соматостатин, ацетилхолин, моноамины. Благодаря наличию этих веществ обеспечивается общение клеток в организме.
Если их уровень уменьшается, нарушается функционирование головного мозга. В итоге происходят расстройства памяти, внимания, теряется способность к обучению.
Исследования мозга людей с этим заболеванием показали, что в нем происходит накопление фибриллярных белков и тау-белка в видоизмененной форме. Уже на начальной стадии развития болезни эти скопления появляются в некоторых отделах мозга. Они локализуются в тех участках, которые отвечают за умственную активность.
На рисунке продемонстрировано, что происходит с мозгом человека, страдающего болезнью Альцгеймера:

До старческого возраста данное заболевание проявляется довольно редко. При этом патология обычно связана с наследственной предрасположенностью. Также ученым удалось установить, что кроме заболевания, могут происходить различные мутации, которые с ним связаны.
Предполагается, что сама болезнь Альцгемера все же не передается по наследству, а передается лишь предрасположенность к ней. Поэтому однозначно утверждать наследственная она или нет на сегодняшний день нельзя.
Существует несколько форм аполипопротеина Е – это вещество ответственно за восприятие мира. Есть данные, которые свидетельствуют, что форма под названием Аполипопротеин Е эпсилон-4 имеет четкую связь с угрозой развития данного заболевания.

Первые признаки болезни Альцгеймера очень легко спутать с проявлениями других неврологических заболеваний. Разобраться с этим поможет статья.
Что показывает биопсия: виды, как делают, сколько ждать результат, последтвия, цена
«Нужно сдать биопсию» – эту фразу многие слышали от лечащего врача. Но зачем она нужна, что дает эта процедура и как она проводится?
Понятие
Биопсия – это диагностическое исследование, предполагающее забор биоматериала с подозрительного участка организма, например, уплотнения, опухолевого образования, длительно не заживающей ранки и пр.
Эта методика считается наиболее эффективной и достоверной среди всех, применяемых в диагностике онкологических патологий.
Фото биопсии молочной железы

Основной задачей биопсии выступает определение природы и характера тканей патологии. Для развернутой диагностики биопсическое исследование дополняют методиками воде рентгена, иммунологического анализа, эндоскопии и пр.
Виды
Забор биоматериала может производиться разными способами.
Трепан-биопсия– методика получения биоптата посредством специальной толстой иглы (трепана). Эксцизионная биопсия – вид диагностики, при которой происходит удаление целого органа или опухоли, производимое в процессе оперативного вмешательства. Считается масштабным видом биопсии. Пункционная – Такая методика биопсии предполагает получение необходимых образцов посредством прокола тонкополой иглой. Инцизионная. Удаление затрагивает только определенную часть органа либо опухоли и осуществляется в процессе полноценной хирургической операции. Стереотаксическая – малоинвазивный метод диагностики, суть которого заключается в построении специализированной схемы доступа к определенному подозрительному участку. Координаты доступа рассчитываются на основании предварительного сканирования. Браш биопсия – вариант диагностической процедуры с применением катетера, внутрь которого встраивается струна со щеточкой, собирающей биоптат. Такой метод еще называют щеточным. Тонкоигольная аспирационная биопсия – малоинвазивный метод, при котором забор материала происходит с применением специального шприца, отсасывающего биоматериал из тканей. Метод применим лишь для цитологического анализа, поскольку определяется лишь клеточный состав биоптата. Петлевая биопсия – забор биоптата осуществляется путем иссечения патологических тканей. Нужный биоматериал отсекается специальной петлей (электрической или термической). Трансторакальная биопсия – инвазивный диагностический метод, применяемый для получения биоматериала из легких. Его проводят через грудную клетку открытым или пункционным способом. Манипуляции осуществляют под наблюдением видеоторакоскопа или компьютерного томографа. Жидкостная биопсия – это новейшая технология выявления онкомаркеров в жидкостном биоптате, крови, лимфе и пр. Радиоволновая. Процедура осуществляется с применением специализированного оборудования – аппарата Сургитрон. Методика щадящая, не вызывает осложнений. Открытая – такой вид биопсии осуществляется с помощью открытого доступа до тканей, образец которых необходимо получить. Прескаленная биопсия – ретроклавикулярное исследование, при котором забор биоптата осуществляется с надключичных лимфатических узлов и липидных тканей на углу яремной и подключичной вены. Методика применяется для выявления легочных патологий.Зачем делают биопсию?

Что такое аденома простаты
Аденома предстательной железы (доброкачественная гиперплазия предстательной железы, ДГПЖ) — это доброкачественная опухоль, часто возникающая у мужчин старше 40-50 лет.
Аденома простаты представляет собой разрастание ткани предстательной железы и возникновение в ней доброкачественных новообразований (опухолей, «узлов»). Поскольку предстательная железа охватывает собой часть мочеиспускательного канала, при разрастании она сдавливает его, и мочеиспускание затрудняется.
Причины аденомы простаты
Причина развития аденомы простаты - гормональные перестройки, происходящие в организме мужчины с возрастом: снижение уровня мужских половых гормонов (тестостерона) при одновременном увеличении женских (эстрогенов). Риск заболеть аденомой простаты повышается после 40-50 лет. У молодых мужчин это заболевание встречается крайне редко.
Симптомы аденомы простаты
учащенное мочеиспускание; позывы на мочеиспускание в ночные часы, что приводит к прерыванию сна; ослабление напора струи, слабая, тонкая, прерывистая струя мочи; необходимость немедленно помочиться после позыва; чувство неполного опорожнения мочевого пузыря, мочеиспускание в два приема с интервалом 5-10 минут; необходимость натуживания при мочеиспускании; при переполненном мочевом пузыре может иметь место недержание мочи.Аденома простаты развивается постепенно, проходя три стадии. На первой стадии болезни нарушения мочеиспускания минимальны. Отмечается небольшое его учащение (особенно ночью) и вялость струи мочи. Продолжительность первой стадии индивидуальна – от 1 года до 10-12 лет.
На второй стадии заболевания нарушения более выражены: струя мочи становится прерывистой, появляется необходимость натуживания и чувство неполного опорожнения мочевого пузыря. В мочевом пузыре после начинает оставаться моча, что ведет к ее задержке в мочевыводящих путях и воспалению их слизистой. Это проявляется болезненностью, чувством «жжения» при мочеиспускании, болями в надлобковой области и пояснице. Вторая стадия практически всегда переходит в третью.
В третьей стадии болезни моча (ночью, а затем и днем) периодически или все время выделяется непроизвольно, что требует использования мочеприемника.
Причины выделения мутной мочи

В моче нет различных посторонних примесей, что делает ее полностью прозрачной. Но окраска может меняться зависимо от продуктов питания и лекарств.
Также на окраску влияют болезни внутренних органов. По оценке свойств мочи зрительно, точно поставить диагноз нельзя. Для этого необходимо тщательное исследование с осуществлением изучения осадка.
Прозрачность и цвет урины непременно обозначаются в бланке анализа.
Причины помутнения мочи
В норме мутная моча может быть спровоцирована рядом конкретных причин. Прежде всего, она кристаллизуется из-за долгого хранения на открытом воздухе.
Под влиянием кислорода и низкой температуры оседают минеральные соли, которые в организме удерживались в состоянии раствора благодаря специальным органическим коллоидам.
Для исследования следует использовать порцию урины, собранную утром, а не вечером.
При обнаружении мутной мочи, следует определить причину, провоцирующую появление примеси.
Зачастую мутность является результатом обезвоживания организма. Происходить это может из-за тяжелой работы, жары, посещения сауны.
Специального лечения обезвоживание не требует. Достаточно увеличить употребление жидкости. Пить лучше зеленый чай, минеральную воду без газа.
Причины выделения мутной мочи с хлопьями , слизью, гноем и бактериями и резким запахом могут лежать в воспалениях почек либо мочевых путей . Это могут быть цистит, пиелонефрит, уретрит. Мутная моча обычного цвета с явным солевым осадком, в основном, большой угрозой не является, но она может спровоцировать появление конкрементов . Мутная урина с красным оттенком показывает наличие крови. Если она алая – это показатель движения конкремента по мочевым каналам с повреждением слизистой. Если же оттенок красновато-бурый, то это может быть результатом поражения самой почки, либо нарушением со стороны крови. Причины выделения белой мутной мочи могут лежать в жировом изменении почечной ткани с ее распадом, а также из-за лимфостаза. Причины мутной темной мочи могут лежать в нарушениях работы печени или поджелудочной железы, болезнях почек (мочекаменной болезни, гломерулонефрите в стадии олигурии, поликистозе и опухолях почек)Болезнь хорея Гентингтона - причины, симптомы, лечение и фото заболевания
Болезнью Гентингтона (или хореей Гантингтона) называют генетическую патологию нервной системы, для которой характерно длительное течение с последующим прогрессирующими психическими расстройствами и гиперкинезом (непроизвольными движениями мышц). Заболевание получило своё название по имени американского врача, впервые описавшего этот недуг в XIX веке.
Краткое описание заболевания
Начальный этап заболевания диагностируется обычно у лиц 30-50 лет. На молекулярном уровне болезнь представляет собой внутриклеточное расстройство обмена веществ с образованием патологического белка в нервных клетках, что приводит к биохимическому сбою в центральной нервной системе.
Данному недугу больше подвержены мужчины, чем женщины.
Результатом болезни обычно является атрофия некоторых отделов головного мозга, включая полосатое тело мозга (стриатум — отдел, отвечающий за движения) и кору больших полушарий. Длительность заболевания — около 15 лет.
Причины заболевания
Прямой причиной болезни является наличие патологического гена. Такой ген может быть передан только по наследству от родителей к детям. Наличие больного гена провоцирует дегенеративные изменения в клетках мозга. Происходит постепенная атрофия коры больших полушарий и подкорковых участков мозга вследствие изменения биохимических процессов в нейронах.
Масса мозга у больных хореей Гентингтона со временем значительно снижается, что не может не привести к необратимым последствиям. Гибель нейронов полосатого тела головного мозга приводит утрате больным контроля за движениями.

Помните о том, что большое количество заболеваний может быть вызвано нервным напряжением, которое напрямую ведёт к стрессу и депрессии, но в настоящее время отечественная медицина разработала ряд препаратов, которые помогают предотвратить последствия нервного напряжения. Список таблеток от стресса можно найти в этой статье .
Операция по удалению аденомы простаты: последствия, отзывы
Аденома предстательной железы (ДГПЖ) – это опухолевое образование доброкачественного характера, сформировавшееся из разросшегося железистого эпителия или стромальной части органа.
В это время возникает небольших размеров узелок (либо узелки), который со временем увеличиваясь, оказывает давление на мочеиспускательный канал. Это приводит к нарушениям функции мочеиспускания.
Доброкачественное разрастание не имеет метастаз, что значительно отличает аденому от рака простаты . Главным признаком начала злокачественного процесса считается уровень ПСА(простатического специфического антигенна).
Если лечение аденомы предстательной железы с помощью медикаментозных средств не дало ожидаемых результатов, специалист – уролог назначает лечение с помощью оперативного вмешательства. Главным вопросом у мужчин на данном этапе лечения является – какие существуют последствия операции по удалению аденомы простаты.

В каких случаях показано хирургическое вмешательство?
Лечебные мероприятия при аденоме предстательной железы определяются с учетом степени тяжести патологического процесса и проявляющихся признаков. В основном все зависит от того, на сколько нарушен процесс мочеиспускания.
Хирургическое вмешательство требуется в следующих случаях:
Если пациент не в состоянии самостоятельно помочиться, одной из причин этого является состояние, когда уретра сужается, вследствие давления новообразования; Возникают частые позывы к мочеиспусканию; Постоянное развитие инфекционных процессов в органах мочевыделительной системы; Возникает гематурия; Самопроизвольное выделение мочи; В мочевом пузыре образовываются камни.Массаж простаты дома самостоятельно
Каждый мужчина имеет желание быть здоровым. Мало того, этого хочет и его женщина.
Любой мужчина хочет удивлять свою женщину. Женщина хочет, чтобы ее мужчина умел ее удивлять и чтобы он был здоровым.
К счастью, существуют различные способы вылечивания мужских болезней в домашних условиях. Это касается такого заболевания как простатит.
Как сделать массаж простаты дома самостоятельно? Итак…
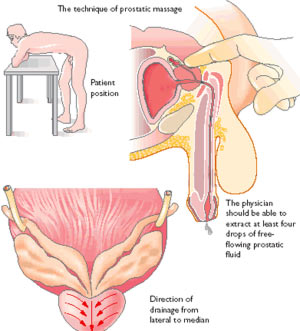
Это мужское недомогание достаточно распространенное. Простатит появляется у мужчин в возрасте двадцать пять-сорок пять лет.
Важно знать, что простата плотно обвита кровеносными сосудами, лимфатическими сосудами, а также имеет несчетное количество окончаний нервных.
А весит всего лишь от пятнадцати до тридцати граммов и имеет свойство с возрастом мужчины уменьшаться.
Что прилегает к предстательной железе?
Какие функции выполняет предстательная железа в человеческом мужском организме?
секреторная – вырабатываются мужские гормоны половые и сок простатический, который входит в состав спермы. защитная, либо барьерная – задерживаются микроорганизмы патологические на пути от канала мочеиспускательного, а так же перекрывает выход из мочевого пузыря мочи при эрекции.Причины возникновения простатита у молодых мужчин
Причины возникновения простатита у мужчин следующие:
Бактерии вызывающие простатит:
Как лечить воспаление седалищного нерва, а также причины, симптомы и признаки заболевания
Воспаление седалищного нерва – это достаточно неприятное неврологическое заболевание, которое сопровождается сильными болевыми ощущениями. Поэтому при появлении его симптомов важно сразу обратиться к опытному невропатологу. Только специалист сможет облегчить проявления патологии и предотвратить появление рецидивов.
Что такое воспаление седалищного нерва
Воспаление седалищного нерва или ишиас – состояние, при котором поражаются корешки пояснично-крестового отдела, расположенного в спинном мозге. В этом случае болевые ощущения локализуются внизу спины и в задней области бедра.
Седалищный нерв считается наиболее крупным – начинается он в нижнем отделе спины, проходит через ягодицы и достигает нижних конечностей. Поэтому его воспаление может вызвать выраженный болевой синдром.
На фото показано, где расположен седалищный нерв. Там же и происходит его воспаление:

Во время беременности ишиас может серьезно нарушить состояние здоровья женщины, поскольку он существенно снижает ее физическую активность и вызывает сильную боль. Причин для воспаления седалищного нерва при беременности может быть много – травмы, переохлаждение, инфекции.
Потому очень важно сразу обратиться к врачу. Только специалист сможет подобрать правильное лечение, ведь многие лекарства в период беременности противопоказаны.

Ухудшение зрение также может быть связано с сужением сосудов головного мозга и быть одним из его признаков. Подробнее…
Зеленые выделения у женщин, причины выделений зеленого цвета
Выделения у женщин отличаются по характеру и цвету в зависимости от того, какая причина у этих выделений. Зелёные выделения должны однозначно насторожить женщину и заставить пойти на приём к врачу, потому как практически всегда это причина болезни.
Выделения из влагалища – это секреция половых органов женщины. Выделения состоят из эпителиальных клеток, и из слизи, которая выделяется железами шейки матки. Они нужны ля защиты от инфекции и увлажнения стенки влагалища. Обычно выделения из влагалища возникают у девочек за год до первых месячных. Тип и количество выделений из влагалища определяются гормональным фоном женщины, половой жизнью и фазой цикла менструации. До менструацией и во время овуляции количество выделений увеличивается.
Причины зелёных выделений у женщин
Чаще всего зелёные выделения у женщин обуславливаются воспалительным процессом в шейке матки, маточных трубах, влагалище либо яичниках. Зелёный цвет выделения у женщин получают из-за того, что в них содержится много лейкоцитов. Это явление носит название лейкорея. Обычно, зелёные выделения у женщин – это признак как раз бактериальной инфекции.
Один из главных симптомов практически всех гинекологических болезней – это патологичные выделения из влагалища, однако невозможно установить диагноз, опираясь исключительно на свойства выделений. Симптомы патологических выделений из влагалища следующие:
бели – выделения специфического цвета, зачастую обильнее, нежели простые выделения из влагалища в различные дни цикла менструации. выделения любого цвета после, во время, перед менструацией либо в середине цикла, которые сопровождаются неприятными ощущениями – жжение половых органов, специфический запах выделений, боль в животе. возникновение розовых, кровянистых, тёмных выделений из влагалища до и после менструации либо появление в середине цикла менструации обильного кровотечения. изменение обычного количество выделения крови из влагалища во время менструации – выделения резко уменьшаются, становятся очень обильными либо болезненными.Зелёные выделения у женщин появляются и при т.н. бактериальном вагинозе, который немного обособлен в ряду гинекологических болезней – рассмотрим подробнее, почему.
Патологичные выделения из влагалища являются признаками болезней, передающихся половым путём, опухолей, воспалительных процессов в половых органах женщины.